Todos hemos visto pacientes que tienen edema macular u otra patología retiniana que es evidente tanto en el examen de la retina como en la interpretación de la OCT. Otras afecciones, como la toxicidad retiniana por hidroxicloroquina (Plaquenil), pueden presentarse de forma mucho más sutil, razón por la cual es tan importante el uso de pruebas auxiliares que examinen tanto la estructura como la función. La toxicidad por hidroxicloroquina es una afección poco frecuente, pero todos los oftalmólogos deben conocer las pautas de detección y examen adecuadas por las siguientes razones
numerosas razones:
- La probabilidad de toxicidad aumenta cuanto más tiempo toma el paciente el medicamento.
- Todos vemos pacientes con tratamiento de hidroxicloroquina con regularidad.
- Una vez que se produce el daño, éste no suele ser reversible y, dado que la hidroxicloroquina se elimina lentamente del organismo, pueden producirse nuevos daños incluso después de dejar de tomar el fármaco.
Los factores de riesgo para el desarrollo de toxicidad retiniana por hidroxicloroquina incluyen enfermedad retiniana o macular preexistente, disfunción renal, dosis diaria de hidroxicloroquina > 5,0 mg/kg/día y una dosis total acumulada de hidroxicloroquina > 1000 g. ¿Cuánto tarda un paciente en llegar a los 1000 g de dosis total acumulada? Depende de la dosis diaria. En nuestra clínica, la mayoría de los pacientes toman comprimidos de 200 mg dos veces al día (400 mg diarios). Con esa dosis, el paciente alcanzará el umbral de los 1.000 g en unos siete años. Si un paciente toma 200 mg diarios, duplicará ese plazo hasta aproximadamente 14 años.
El riesgo de toxicidad antes de que se alcance esa dosis acumulativa (antes de cinco a siete años de uso) es casi insignificante, pero aumenta a cerca del 1% después de ese momento, una vez alcanzada la dosis acumulativa total de 1.000 g. El riesgo sigue aumentando cuanto más tiempo toman el medicamento los pacientes y cuanto más se acumula la dosis. Partiendo de la base de que el cribado está justificado a medida que el riesgo de toxicidad se aproxima al 1%, debería realizarse un cribado anual en todos los pacientes que superen los cinco a siete años de exposición a 400 mg diarios. No obstante, puede estar indicado un cribado más temprano y frecuente cuando existan factores de riesgo inusuales o una sospecha de toxicidad precoz.
En la OCT, es importante que los oftalmólogos observen detenidamente un escáner de cubo macular o un escáner de trama de alta definición a través de la zona macular central y paracentral. Es necesario prestar especial atención a las capas externas de la retina, especialmente en la zona parafoveal. Cualquier caída o pérdida de la línea de integridad de los fotorreceptores (LIF), que representa la unión de los segmentos fotorreceptores internos y externos, indica una posible toxicidad temprana por hidroxicloroquina.
Este efecto puede comenzar de forma sutil (véase la figura 1) y hacerse mucho más evidente a medida que avanza la enfermedad. Con atrofia de la retina externa y PIL a cada lado de la fóvea, puede dar la apariencia de "platillo volante" u "OVNI" (véase la figura 2).
La detección precoz es fundamental para evitar una mayor progresión de la enfermedad, y la corriente actual es que el mfERG, la OCT o la autofluorescencia del fondo de ojo probablemente detectarán la toxicidad temprana de la hidroxicloroquina antes que el examen del fondo de ojo e incluso el campo visual en la mayoría de los casos. La utilización conjunta de pruebas funcionales y estructurales, como la FV 10-2 y la OCT, probablemente ofrezca el mejor valor diagnóstico.
A medida que la tecnología OCT ha ido evolucionando en los últimos 10 a 20 años, nos ha permitido ver estructuras y capas de la retina que antes no podíamos evaluar. Estos avances han permitido un diagnóstico más precoz, un tratamiento más oportuno y mejores resultados a largo plazo para nuestros pacientes.
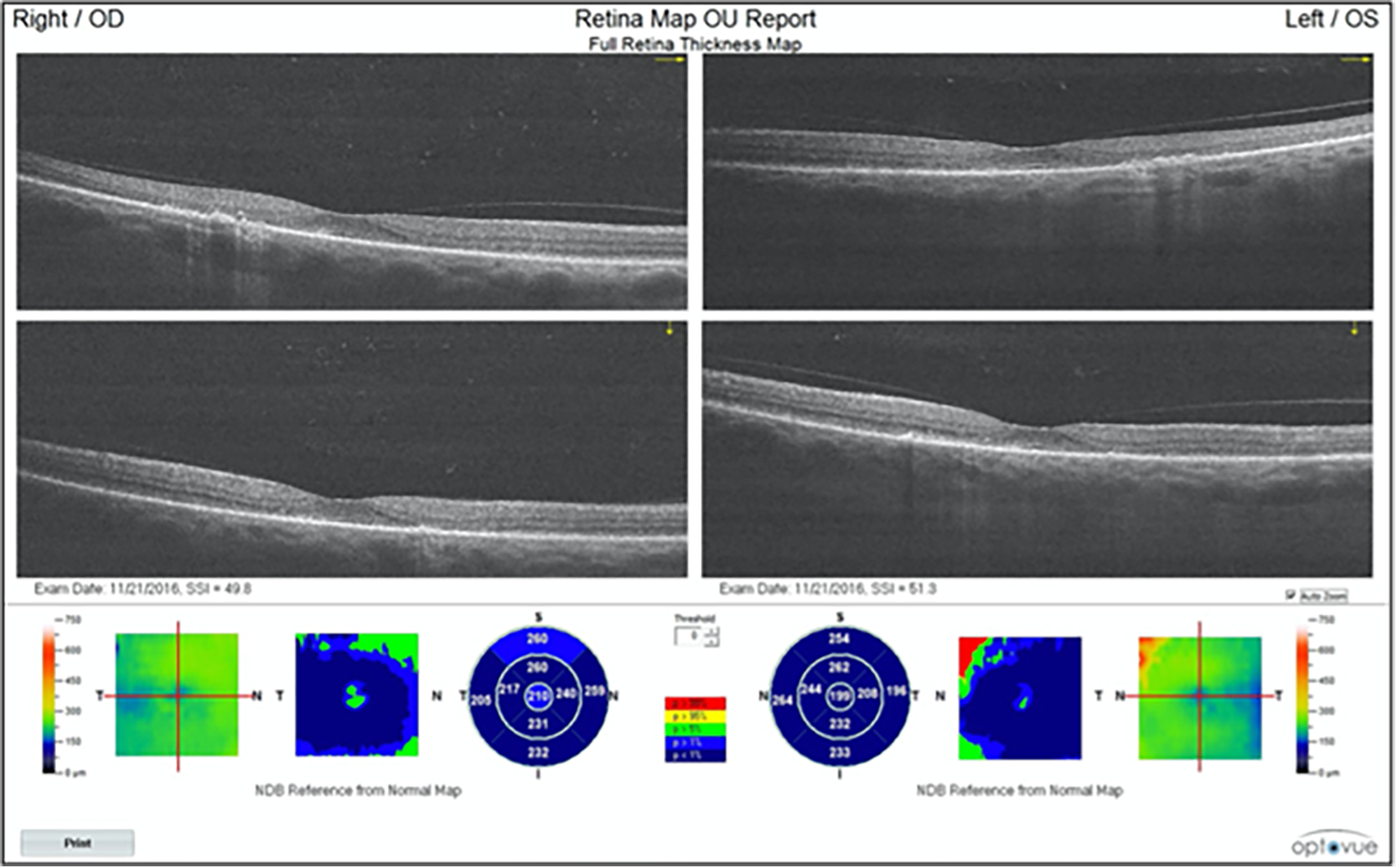 Figura 1. Este informe OCT Optovue muestra una alteración de la retina externa con desaparición del PIL a ambos lados de la fóvea.
Figura 1. Este informe OCT Optovue muestra una alteración de la retina externa con desaparición del PIL a ambos lados de la fóvea.
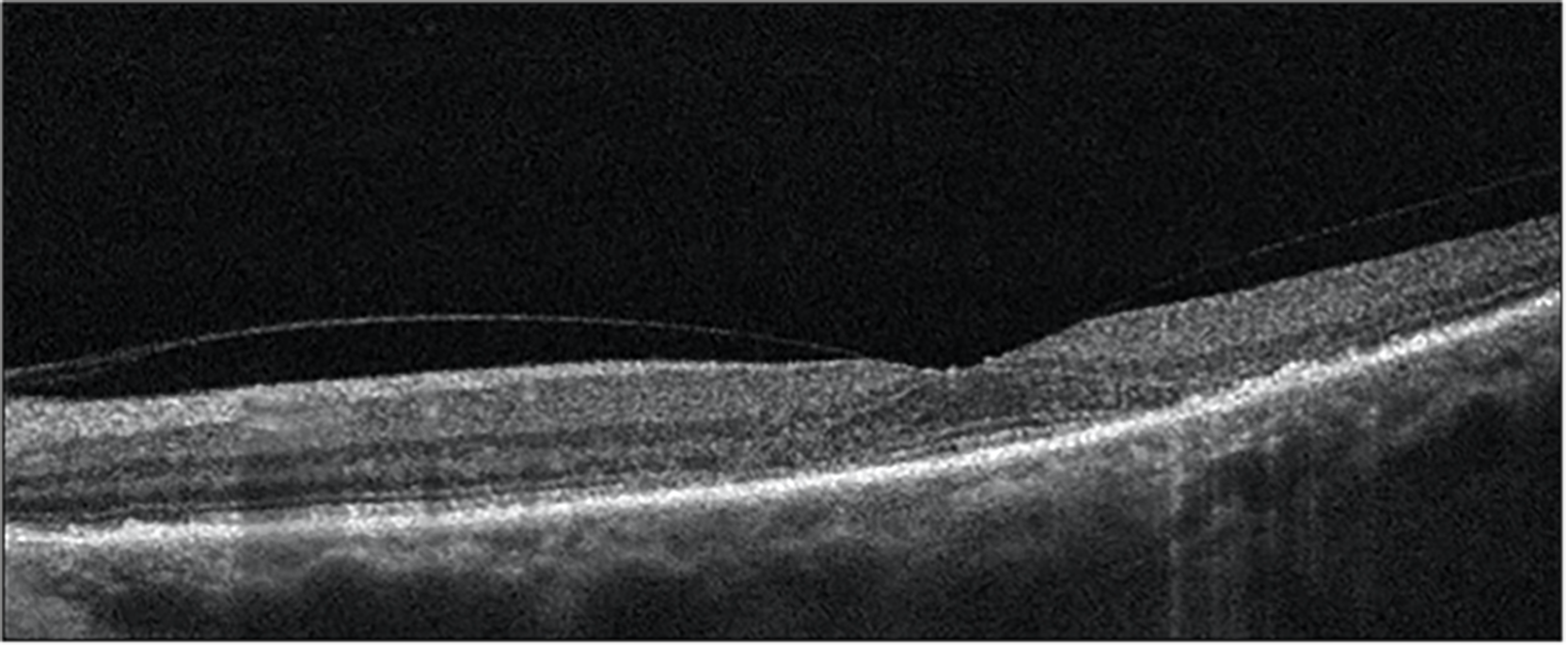 Figura 2. Esta captura OCT Optovue muestra el aspecto clásico del signo del platillo. La PIL sigue intacta debajo de la fóvea, observándose cambios atróficos a ambos lados de la fóvea.
Figura 2. Esta captura OCT Optovue muestra el aspecto clásico del signo del platillo. La PIL sigue intacta debajo de la fóvea, observándose cambios atróficos a ambos lados de la fóvea.

Nate Lighthizer, OD, FAAO
Nate Lighthizer, OD, FAAO, es graduado del Colegio de Optometría de la Universidad del Pacífico. Después de graduarse, completó una residencia en Optometría de Práctica Familiar con énfasis en Enfermedades Oculares a través del Colegio de Optometría de Oklahoma de la Universidad Estatal Northeastern. Desde entonces, el Dr. Lighthizer se ha incorporado al cuerpo docente de la Facultad de Optometría de Oklahoma y ejerce como Jefe de Clínicas de Atención Especializada y Jefe de la Clínica de Electrodiagnóstico. En 2014, fundó y ahora dirige la Clínica de Ojo Seco en el Colegio de Optometría. También en 2014, fue nombrado Director de Educación Continua, así como Decano Adjunto de Servicios de Atención Clínica en el Colegio de Optometría de Oklahoma. Es miembro fundador, y actualmente vicepresidente, de la Intrepid Eye Society, un grupo de líderes de opinión emergentes en optometría. Fue nombrado miembro de PCON 250, una lista de los 250 mejores optometristas del país que ejercen su profesión de forma progresiva, ofrecen una atención innovadora a los pacientes, llevan a cabo investigaciones optométricas o destacan en el mundo académico y comparten lo que han aprendido con otros optometristas para hacer avanzar la profesión. El Dr. Lighthizer imparte conferencias sobre numerosos temas, entre los que destacan los procedimientos oftálmicos avanzados, el electrodiagnóstico y las enfermedades oculares.
![[OCT Artículo] Los cambios sutiles importan cuando se trata de ciertas condiciones de retina Image](https://blog.visionix.com/hs-fs/hubfs/img1-5-17-2022.png?width=1250&name=img1-5-17-2022.png)
